Chez certains patients guéris du coronavirus, le chemin de la rééducation est encore long. Pour aider ces patients à retrouver la forme en traitant les séquelles dont ils souffrent, le CHC MontLégia, à Liège, a développé une unité post-Covid. Immersion en images là où la maladie est traitée selon une approche multidisciplinaire.
De la musique douce s’échappe du baffle de cette radio, au quatrième étage du CHC MontLégia, à Liège. Dans cette aile de gériatrie aux baies vitrées et avec vue sur les travaux en contrebas, transformée en unité de revalidation post-Covid, des patients pédalent doucement pour retrouver leur tonus musculaire et soigner l’ankylose articulaire. Debout, la kinésithérapeute les aide à retrouver leur équilibre, en marchant entre deux barres parallèles. Parfois avec des obstacles (des steps) devant eux, pour les obliger à lever les jambes comme s’ils montaient les marches d’un escalier. Avec la logopède, ils doivent réapprendre à déglutir, avaler, se nourrir seul. L’ergothérapeute les aide à récupérer la motricité fine. Sans oublier le soutien de la psychologue qui, elle aussi, fait partie de cette équipe pluridisciplinaire.
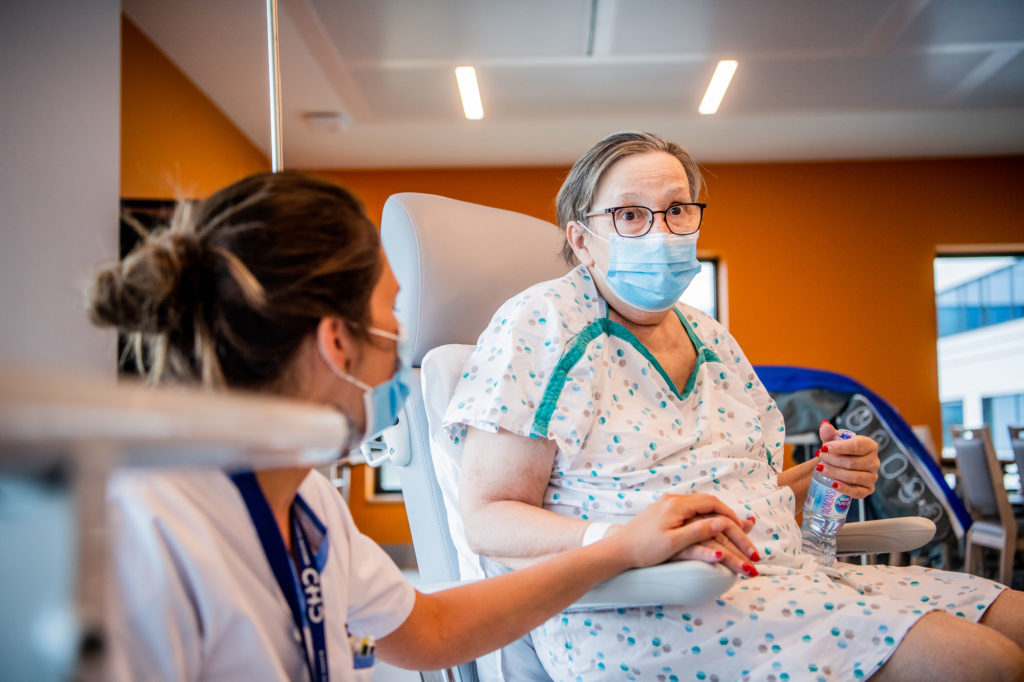
Pantoufles aux pieds, et affublée d’une chemisette de l’hôpital, Josiane (de Saint-Nicolas) souffre notamment de problèmes locomoteurs et d’un essoufflement. À 71 ans, elle a encore du mal à parler, même si elle se porte beaucoup mieux. Ne souhaitant initialement pas s’exprimer, elle finira par accepter de témoigner. Pour montrer que cela n’arrive pas qu’aux autres, car chacun peut être confronté à cette maladie qu’est le coronavirus.
« Je suis restée 52 jours en réanimation et cela fait une dizaine de jours que je suis en revalidation », nous explique Josiane, assise dans sa chaise roulante. « Je ne sais pas encore bien marcher, mais je commence tout doucement à y arriver. » Avant d’être atteinte du Covid-19, Josiane ne souffrait pas de problèmes particuliers. « Je marchais, j’étais normale. Je n’étais plus active puisque je ne travaillais plus, mais je faisais tout chez moi, à la maison. Et aujourd’hui, je ne sais plus rien faire. » On devine une certaine tristesse derrière le masque de protection qu’elle porte, même si Josiane tente de rester forte. Notamment pour son mari, qui l’appellera d’ailleurs lors de sa séance de rééducation pour prendre de ses nouvelles.
« Si je suis une miraculée? Non, hein. Mon heure n’était pas encore là. »
« Oui, je reviens de loin. De très loin. Mon mari a toujours cru que je ne reviendrais pas… Si je suis une miraculée? Non, hein. Mon heure n’était pas encore là. J’espère juste que je suis sauvée. » Josiane souhaite désormais rentrer chez elle, pour être choyée par son mari et les siens. Elle sait qu’elle en a encore pour plusieurs jours de revalidation. « Le plus dur, c’est que des fois je m’ennuie un peu parce que je suis seule. Mais ça va. Je ne me souviens de rien. Mais quand on voit d’où on vient, il ne faut pas se plaindre. » Depuis quelques jours, grâce aux soins prodigués par les kinés et les ergothérapeutes, Josiane ressuscite littéralement. Elle retrouve son souffle, elle récupère du muscle, de l’équilibre. Un vrai retour d’entre les morts. Du chemin, Josiane en a encore à parcourir pour tourner la page, mais le pire est passé.
Des patients amorphes, apathiques à leur retour de réanimation
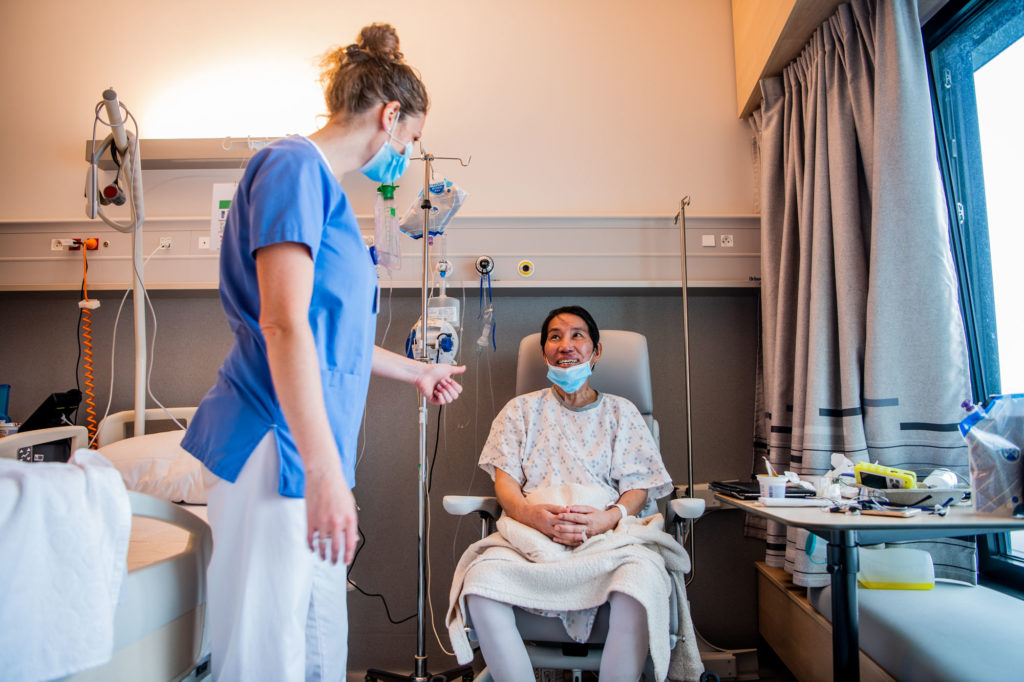
À la tête de cette unité post-Covid où se retrouvent kinésithérapeute, ergothérapeute, logopède et psychologue, le Dr Laure Gillis a d’abord accueilli des patients Covid pendant un peu plus d’un mois avant de gérer ceux qui revenaient de réanimation. « On s’occupe de patients très gravement atteints, ayant beaucoup de séquelles, beaucoup de problèmes de médecine interne », souligne-t-elle. « Ce sont des patients qui ont des pathologies pulmonaires et d’autres séquelles du séjour en soins intensifs. On a des patients obèses, diabétiques, hypertendus et cardiaques. » Lorsqu’ils reviennent des soins intensifs pour intégrer l’unité de revalidation, « ils sont amorphes, apathiques », après avoir été plongés dans un coma artificiel pendant trois (longues) semaines pour certains.
« Ce sont des patients qui ne savent plus parler parfois, qui ne savent plus manger, plus bouger, avec parfois des pathologies annexes qui ont été associées au long séjour en soins intensifs », précise le Dr Laure Gillis. « Certains ont parfois eu des surinfections pulmonaires avec des germes divers et variés et souvent multirésistants malheureusement. Ils ont aussi eu des séquelles neurologiques à cause de la position ventrale dans laquelle on les place. On a eu aussi des cas de thrombose veineuse profonde et d’embolie pulmonaire parce qu’on sait que c’est associé au coronavirus. Et puis beaucoup sont dialysés, ils ont perdu un rein dans la bataille. »

Un ancien policier témoigne: « J’ai perdu 20 kg »
Comme Josiane et tant d’autres, Raymond est un rescapé. Cet ancien policier, affichant 66 printemps, effectue encore quelques exercices sur les barres parallèles, avant de rentrer chez lui. « Je ne sais pas quand je suis arrivé à l’hôpital, je ne m’en rappelle plus », nous dit Raymond Saenen. « Je sais que je toussais. J’avais comme un problème au poumon. Je me suis fait transporter à l’hôpital, on m’a soigné et je suis retourné à la maison. Mais cela a recommencé. C’était abominable de tousser tout le temps et d’étouffer. On m’a mis sur oxygène et puis je ne me souviens de rien. Mon épouse m’a dit que j’étais entre la vie et la mort. Au moment de mon réveil, je ne savais plus où j’étais, sur la terre… ou ailleurs. » Il lui a fallu réapprendre les gestes de la vie quotidienne. « Je ne savais plus marcher. Il me fallait un gadot. Tous les jours, j’ai progressé. Et aujourd’hui, je sais marcher seul, monter les escaliers. Je vais beaucoup mieux depuis quinze jours. Mais j’ai perdu 20 kg. »
« Je dois maintenant me bagarrer continuellement »

Mais Raymond, comme les autres rescapés du coronavirus, sait que le combat n’est pas pour autant terminé. « Je dois maintenant me bagarrer continuellement pour récupérer mon autonomie de tous les jours », dit-il. « Ce n’est pas terminé. Je sais bien que j’en ai encore pour deux mois et demi pour récupérer, pour être plus ou moins autonome. Je sens que je progresse mais je ne suis plus le Raymond d’avant, je suis le Raymond hyperaffaibli. »

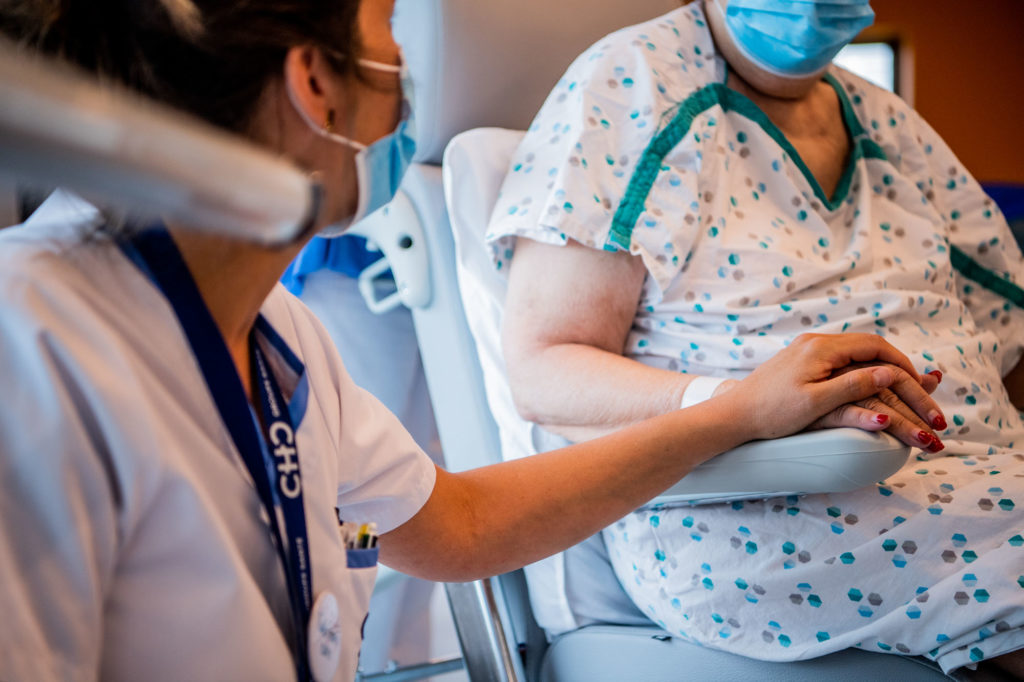
Josiane, elle, poursuit son travail de rééducation en pédalant assise pendant quelques minutes, aux côtés de la kiné. Une patiente qui revient de loin, selon le personnel hospitalier, et dont on a vu l’état de dégrader « et qu’on récupère maintenant dans l’unité post-Covid ». « On est content de la voir ainsi », sourit le Dr Laure Gillis. « On voit qu’on a bien travaillé, qu’elle est en vie, qu’elle nous parle et qu’elle essaie de marcher. Bref, qu’elle ressuscite. »
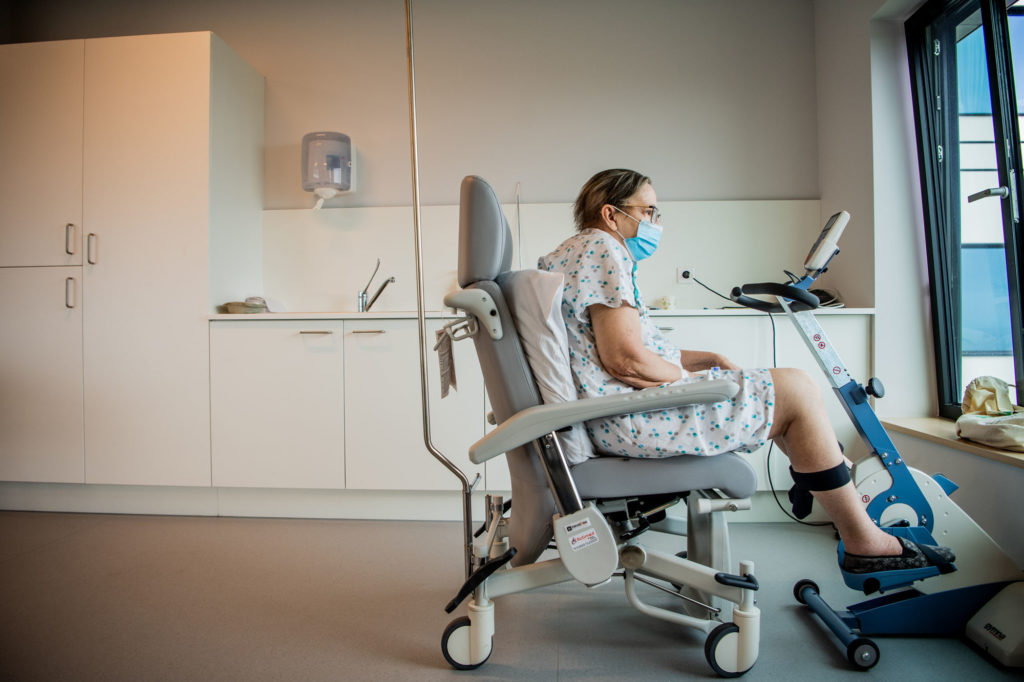
« Avec la kiné, ils récupèrent petit à petit, de jour en jour »
La kiné Caroline Bradfer, comme ses collègues, a un réel plaisir à voir ses patients progresser, petit à petit. La période la plus anxiogène est derrière eux et l’évolution positive est indéniable. « On a dû tout leur réapprendre, comme à des enfants », souligne Caroline. « Il faut leur apprendre tous les transferts comme se lever du lit, se lever du fauteuil, réapprendre à marcher, renforcer les jambes et les bras. L’ergo fait, pour sa part, du travail avec des ballons, des cônes… Ma mission consiste à ce qu’ils retrouvent de l’autonomie pour qu’ils rentrent le plus rapidement chez eux. Et on remarque qu’ils récupèrent petit à petit de jour en jour. Il y a toujours une évolution, ce qui n’est pas toujours le cas en gériatrie, où je travaille habituellement. Retourner à la maison, revoir leur famille, leurs enfants, leurs petits-enfants, leurs voisins… Nous, on les accompagne tout doucement vers ça. »
Certains patients souffrent d’angoisses de la mort
Même si les patients n’oublieront jamais, ils se portent mieux. Certains souffrent cependant d’angoisses de la mort, avec la peur de s’endormir… et de ne plus se réveiller. C’est là qu’interviennent les psychologues pour les aider à surmonter cette autre difficulté.
L’unité post-Covid du CHC MontLégia accueille de moins en moins de patients. « On suit la courbe du Covid puisqu’on voit que l’écart commence à devenir de moins en moins présent », souligne le Dr Geoffrey Brands, chef du service de médecine de l’appareil locomoteur. « Nous avons encore une dizaine de patients qui vont sortir progressivement en espérant que dans quelques jours, voire quelques semaines ils pourront retrouver leurs proches et continuer leur rééducation. Parce que la rééducation ne se termine pas en hospitalisation. De manière psychologique, nous les renvoyons à la maison et puis après on essaie de les prendre en ambulatoire ici dans notre nouveau service de rééducation, au Centre de réadaptation fonctionnelle (CRF). »
L’unité post-Covid devrait, en principe, fermer ses portes début juillet. Le personnel hospitalier aura en tout cas tout mis en œuvre pour que les patients qui leur sont confiés retrouvent « un maximum d’autonomie et une vie la plus acceptable possible ».
Logopède au CHC MontLégia, Aline Hardouin a une mission bien spécifique pour aider les patients qui ont été atteints par le coronavirus. Interview.
En tant que logopède, en quoi consiste votre travail dans l’unité post-Covid?
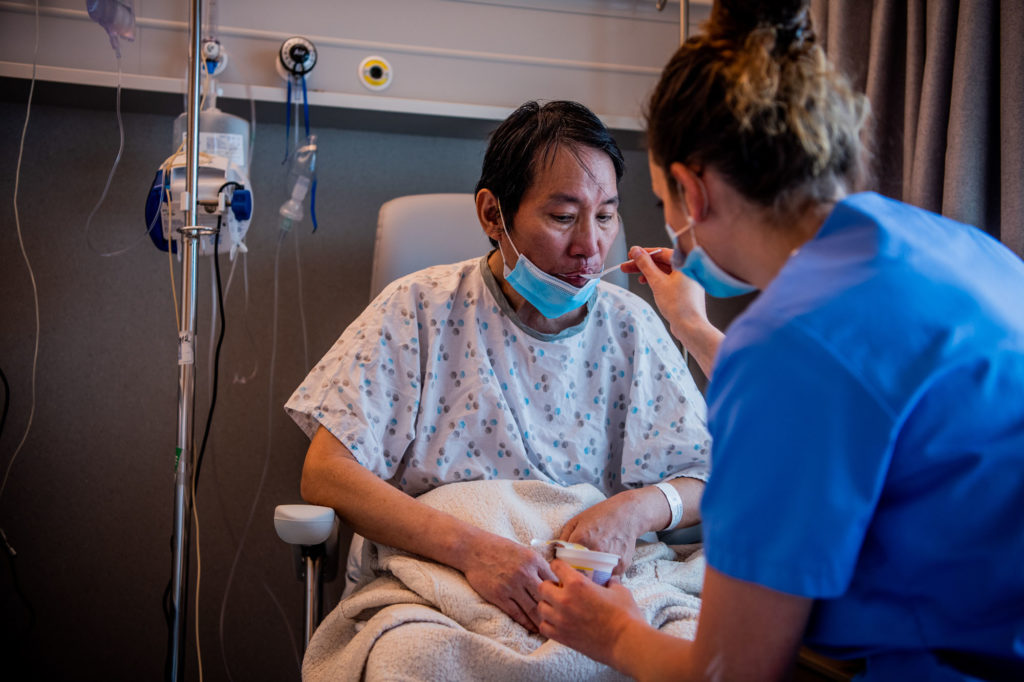
« Mon travail, c’est d’évaluer les troubles de la déglutition, notamment pour les patients qui reviennent de réanimation et qui n’ont plus été alimentés par voie orale, mais uniquement par une sonde naso-gastrique, de voir si la reprise de l’alimentation est possible ou pas. Je dois tester les patients avec une crème et voir si le patient arrive à avaler normalement et si ça ne va pas dans ses voies respiratoires. Si cela se passe bien, on peut tout doucement reprendre l’alimentation, changer les textures et arriver à ce que le patient prenne une texture normale. Maintenant, avec la revalidation post-Covid, ce sont des patients qui ont été très longtemps intubés, qui ont une sécheresse buccale importante, qui ont très peu de salive, donc cela complique la déglutition puisqu’on a besoin de la salive pour pouvoir avaler correctement. Donc, la rééducation est longue et la reprise de l’alimentation est compliquée et beaucoup plus longue que pour un patient qui a été en réanimation classiquement sans le coronavirus. Là, on voit qu’il y a des séquelles plus importantes pour ceux qui ont séjourné en réa. »
Vous aviez déjà vu cela?
« Non, pas cette sécheresse buccale importante. D’habitude, la reprise alimentaire se fait en une dizaine de jours. Là, on en est déjà pour un patient sur trois semaines où on arrive difficilement à reprendre une alimentation, où le patient n’a juste que des crèmes et des eaux gélifiés. Et où, malheureusement, on ne sait pas passer à une autre étape car il garde des séquelles de l’intubation. Il faut qu’il reprenne du poids, des muscles et on en a besoin pour pouvoir avaler correctement. »
Et vous allez en examen ORL avec eux…
« Là, on leur fait passer une fibroscopie et on teste différentes textures pour voir si cela passe ou pas dans les voies respiratoires et si on peut élargir la texture ou carrément interdire l’alimentation et passer par un autre type d’alimentation, comme une alimentation artificielle le temps que tout se remette en place. Une rééducation n’est pas toujours possible. Il faut laisser aussi le temps au temps que le patient récupère, qu’il reprenne du poids, qu’il se remobilise, qu’il se remuscle, et en général la déglutition recommence à être fonctionnelle. »

